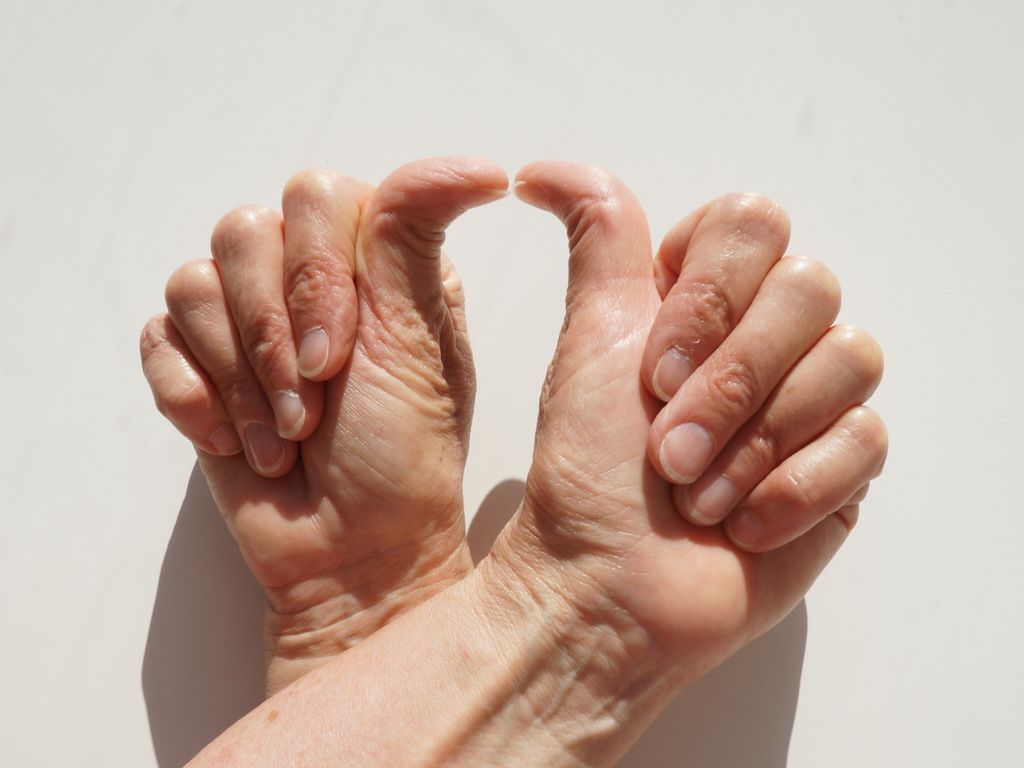
La habilidad de extender las articulación más allá de su rango de movimiento normal no es un simple truco para las fiestas, puedes acabar teniendo dolor crónico o enfermedades como POTS.
Durante la mayor parte de su vida, Jacqueline Luciano, una enfermera que vive en Chicago (Estados Unidos), ha experimentado lesiones y dolencias misteriosas, incluida una larga lista de esguinces y desgarros; mareos y fatiga; dolores de cabeza crónicos; y dolor crónico. El embarazo fue especialmente brutal para su cuerpo: sus articulaciones se sentían tan laxas que no paraba de dislocarse las caderas.
«Mucho de esto no se diagnosticó ni se trató lo suficiente», dice Luciano. «Seguí lesionándome en el trabajo». Incluso en un trabajo de oficina, la tensión de sentarse erguida todo el día desencadenaba dolores de cabeza incapacitantes. A finales de 2021, contrajo COVID persistente y su estado se deterioró hasta el punto de verse obligada a dejar el trabajo.
Como Luciano descubriría, la mayoría de sus problemas de salud, incluido su COVID larga, podrían deberse al hecho de que es hiperlaxa o tiene hipermovilidad articular. Luciano se une a un grupo cada vez más visible de personas, incluida la cantante y compositora Billie Eilish y la autora de bestsellers del New York Times Rebecca Yarros, que están hablando sobre sus luchas con la hipermovilidad.
La hiperlaxitud puede ser muy diferente de una persona a otra, ya sea por poder contorsionar sus extremidades en posiciones inusuales o por tener articulaciones que se salen de sus sitio. Esta capacidad de extender una articulación más allá de su rango normal de movimiento puede ser un truco de fiesta inofensivo para algunos, e incluso una ventaja para bailarines y gimnastas.
Pero para muchos otros, la hiperlaxitud es una señal de que su tejido conjuntivo o conectivo está débil, lo que los hace vulnerables a una amplia gama de problemas, como el dolor crónico y los trastornos gastrointestinales. Las investigaciones demuestran además que la hiperlaxitud aumenta el riesgo de desarrollar una serie de afecciones crónicas, como la COVID larga, el síndrome de taquicardia postural ortostática (POTS, por sus siglas en ingñlés), síndrome de activación mastocitaria (MCAS, por sus siglas en ingñlés) y encefalomielitis miálgica/síndrome de fatiga crónica (EM/SFC).
«El tejido conjuntivo está en todas partes de nuestro cuerpo», lo que explica por qué puede provocar estos síntomas sistémicos, dice Linda Bluestein, médica de medicina integrativa del dolor y presentadora del podcast Bendy Bodies with the Hypermobility MD.
Aunque los investigadores todavía están trabajando para comprender la conexión entre estas afecciones, están comenzando a reconstruir los riesgos inesperados de la hipermovilidad articular y por qué las infecciones virales pueden representar un peligro particular.
¿Qué es la hipermovilidad articular y cómo de común es?
Las personas con hipermovilidad articular pueden clasificarse en un par de categorías diferentes: las que tienen síndrome de Ehlers-Danlos (SED) y las que no lo tienen.
«Todas las personas con síndrome de Ehlers-Danlos son hiperlaxas, pero no todas las personas hiperlaxas tienen el síndrome de Ehlers-Danlos», dice Jessica Eccles, profesora de la Facultad de Medicina de Brighton y Sussex (Reino Unido), cuya investigación se centra en la hipermovilidad articular.
Aunque se cree que el SED, que es una afección genética, es relativamente raro, tener articulaciones hipermóviles es mucho más común, con un estimado de 3 a 4 por ciento de la población general con hipermovilidad articular general. Se cree que incluso más personas tienen hipelaxitud parcial, ya sea hipermovilidad de los brazos y las piernas; o de articulaciones específicas.
Todas las personas con SED experimentan síntomas que van desde dolor crónico y fatiga hasta trastornos digestivos. Sin embargo, para las personas que no cumplen con los criterios para el SED, su hipermovilidad puede ser asintomática, es decir, totalmente inofensiva, o también puede estar asociada con una serie de otros problemas.
«El problema no es la hipermovilidad, sino la calidad del tejido conjuntivo», dice Alissa Zingman, médica y fundadora de P.R.I.S.M. Spine and Joint, que se especializa en el tratamiento de pacientes con trastornos del tejido conjuntivo. Zingman señala que la hiperlaxitud es a menudo la primera pista de que hay algo distinto en el tejido conjuntivo de una persona.
Cuando alguien tiene hiperlaxitud y síntomas adicionales, cumple con los criterios de los trastornos del espectro de hipermovilidad (HSD, por sus siglas en inglés), que comparte una serie de características superpuestas con el SED. De hecho, Eccles dice que la distinción entre los síntomas de estos trastornos «es arbitraria». Como muestran las investigaciones, los pacientes con estos trastornos experimentan niveles similares de gravedad en sus síntomas.
Los riesgos inesperados de la hipermovilidad
La hiperlaxitud puede manifestarse en los pacientes de diversas maneras. Para algunos, puede hacer que sus músculos se bloqueen más de lo habitual, como contramedida para ayudar a compensar la inestabilidad de sus articulaciones y evitar lesiones. «Esa rigidez de los músculos ayuda a proporcionar apoyo», dice Clayton Powers, fisioterapeuta de la Universidad de Utah (EE. UU.), especializado en el tratamiento de pacientes con hipermovilidad y trastornos relacionados.
Estas contramedidas suelen ser inconscientes y, con el tiempo, pueden pasar factura. «Físicamente, tienen que compensar más», dice Jonathan Parr, fisioterapeuta y fundador de Parr PT, que también es especialista en el tratamiento de la hipermovilidad y las afecciones asociadas. Algunos de los efectos adversos que experimentan incluyen opresión en el cuello, la columna vertebral y el pecho, así como dolores de cabeza y dolor crónicos.
Otros síntomas menos conocidos que a menudo se asocian con la hiperlaxitud incluyen problemas gastrointestinales, como el síndrome del intestino irritable o deficiencias vitamínicas inexplicables; síntomas que pueden resolverse acostándose, como mareos, palpitaciones o dolores de cabeza; o fatiga excesiva y niebla mental.
Para todos estos problemas, la causa se puede rastrear hasta los tejidos conjuntivos de los órganos asociados. Por ejemplo, el tracto gastrointestinal es un tubo largo formado por tejido conjuntivo muy delgado. Cualquier debilidad en ese tejido puede afectar la eficacia con la que descompone los alimentos y absorbe los nutrientes en el cuerpo. Del mismo modo, si el tejido conjuntivo que mantiene unidos los vasos sanguíneos es un poco más elástico de lo normal, entonces los vasos sanguíneos no pueden bombear suficiente sangre al cerebro, lo que provoca niebla cerebral.
«Es un poco diferente para cada persona», dice Bala Munipalli, médico de medicina interna de Mayo Clinic, que trata a pacientes con COVID larga.
Los pacientes con hipermovilidad tambien suelen padecer inflamación crónica, junto con otros signos de disfunción del sistema inmunitario, como la sobreactivación de los mastocitos, que son responsables de proteger el cuerpo contra los patógenos. Como resultado, la hiperlaxitud a menudo se asocia con disfunción del sistema inmunológico, como alergias, trastornos autoinmunes o intolerancias alimentarias. «Una vez que una parte del sistema inmunológico está desregulado, puede haber un efecto de disfunción inmune de tipo cascada», dice Zingman.
Los pacientes con COVID larga y trastornos relacionados, como POTS o EM/SFC, a menudo informan muchos síntomas aparentemente no relacionados, desde estreñimiento hasta un corazón acelerado, niebla cerbral y dolores musculares.
Sin embargo, la causa subyacente de estos diversos síntomas puede no ser tan misteriosa como parece. «Hay un dicho que dice que ‘si los síntomas no se conectan, piensa en el tejido conectivo'», dice Powers.
Aunque todavía no sabemos exactamente cómo las infecciones virales dañan el tejido conjuntivo, existen varias teorías. Por un lado, las infecciones virales pueden desencadenar inflamación en los tejidos conectivos, lo que «puede provocar un mayor daño en el tejido conectivo», dice Munipalli. La evidencia sugiere que esto puede incluso desencadenar hiperlaxitud en pacientes que no la tenían anteriormente, así como empeorar la hiperlaxitud preexistente.
Otra fuente potencial de daño es el hecho de que varios virus, incluidos los virus del herpes, el virus de Epstein-Barr y los coronavirus, como el SARS-CoV-2, el virus que causa las infecciones por COVID-19, pueden dañar el colágeno, que forma el tejido conjuntivo, o hacer que el cuerpo produzca menos colágeno.
«Los propios virus producirán colagenasa, que es la enzima que descompone el colágeno», dice Jaime Seltzer, director científico de la organización sin ánimo de lucro ME Action. «Si alguien ya tiene algo de carencia de colágeno, existe la posibilidad de que esa persona sea más susceptible a una enfermedad crónica asociada a una infección», añade.
A Luciano, le tomó más de un año lidiar con los síntomas de COVID prolongado antes de que pudiera encontrar un médico que estuviera familiarizado con los signos de hipermovilidad articular y un tiempo aún más largo para encontrar un médico que pudiera diagnosticarla formalmente con SED hipermóvil. Mientras tanto, sus síntomas han seguido empeorando, hasta el punto de que ahora tiene dificultades para mantenerse erguida.
Mirando hacia atrás, Luciano desearía haber sido diagnosticada antes para poder haber tomado medidas para evitar empeorar. También desearía que su madre, que quedó discapacitada 30 años antes que ella y que también pudo haber tenido un SED no diagnosticado, hubiera podido recibir la atención que necesitaba. «30 años después… sigue pasando lo mismo», dice Luciano.
(Rachel Fairbank/National Geographic en Español)